NộI Dung
Giảm bạch cầu là thuật ngữ y tế được sử dụng để mô tả số lượng bạch cầu (bạch cầu) thấp. Tùy thuộc vào mức độ nghiêm trọng, giảm bạch cầu có thể làm tăng nguy cơ nhiễm trùng, đôi khi ở mức độ nghiêm trọng. Có nhiều nguyên nhân có thể xảy ra, bao gồm thuốc men, nhiễm trùng, tình trạng tự miễn dịch, ung thư, thiếu hụt vitamin, v.v. Việc đánh giá bắt đầu bằng công thức máu đầy đủ, nhưng có thể bao gồm một số nghiên cứu sâu hơn. Khi nhẹ, điều trị duy nhất cần thiết có thể là chú ý cẩn thận để giảm nguy cơ nhiễm trùng. Các lựa chọn điều trị có thể bao gồm việc sử dụng các yếu tố tăng trưởng để kích thích sản xuất các tế bào bạch cầu, cũng như các liệu pháp giải quyết nguyên nhân cơ bản gây ra giảm bạch cầu.Các loại tế bào máu trắng
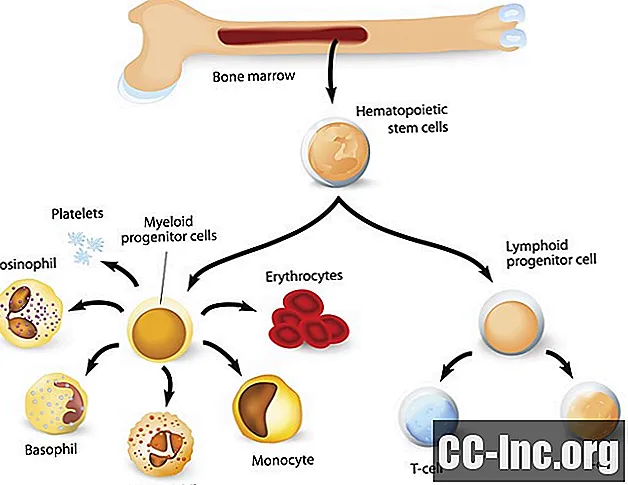
Để hiểu các biến chứng tiềm ẩn và nguyên nhân của giảm bạch cầu, rất hữu ích khi xem xét các các loại tế bào bạch cầu, vì một số điều kiện nhất định có thể ảnh hưởng đến một số tế bào bạch cầu nhưng không ảnh hưởng đến những tế bào khác.
Ngoài ra, một số nguyên nhân gây giảm bạch cầu có thể dẫn đến lượng hồng cầu thấp (thiếu máu) và / hoặc tiểu cầu (giảm tiểu cầu) do một con đường sản xuất phổ biến trong tủy xương. Pancytopenia là một thuật ngữ y tế được sử dụng để mô tả mức độ giảm của tất cả các loại tế bào máu, bao gồm tế bào hồng cầu (hồng cầu), tiểu cầu (tế bào máu) và bạch cầu (bạch cầu).
Tất cả các loại tế bào máu cuối cùng đều bắt nguồn từ một tế bào gốc đa năng trong tủy xương. Trong một quá trình gọi là tạo máu, những tế bào này trải qua một quá trình biệt hóa để cuối cùng trở thành tất cả các tế bào máu cụ thể đang lưu thông.
Các tế bào bạch cầu phân biệt theo hai dòng khác nhau - bạch cầu hạt và bạch cầu không hạt.
Bạch cầu hạt
Các tế bào bạch cầu được gọi là bạch cầu hạt phân biệt với tế bào tiền thân dọc theo dòng tế bào tủy và được đặt tên theo sự xuất hiện của chúng dưới kính hiển vi. Các tế bào bạch cầu được hình thành là số lượng nhiều nhất trong số các tế bào bạch cầu trong tủy xương và bao gồm:
- Bạch cầu trung tính: Thường được coi là quan trọng nhất liên quan đến số lượng tế bào bạch cầu thấp, bạch cầu trung tính là những tế bào bạch cầu bảo vệ chính của bạn chống lại vi khuẩn và các vi sinh vật khác. Bạch cầu trung tính còn được gọi là tế bào đa nhân trung tính hoặc PMN.
- Bạch cầu ái kiềm: Basophil có số lượng ít hơn nhiều và đóng vai trò bảo vệ cơ thể chống lại vi khuẩn, ký sinh trùng bên trong và ký sinh trùng bên ngoài (chẳng hạn như bọ ve).
- Bạch cầu ái toan: Được biết đến nhiều nhất là loại bạch cầu thường tăng cao ở những người bị dị ứng, những tế bào này rất quan trọng trong việc bảo vệ cơ thể chúng ta chống lại các ký sinh trùng bên trong (chẳng hạn như giun).
- Bạch cầu đơn nhân: Bạch cầu đơn nhân phát triển từ nguyên bào đơn nhân và đôi khi được coi là "xe chở rác" của hệ thống miễn dịch. Sau khi rời khỏi tủy xương, chúng chỉ sống trong máu vài ngày cho đến khi di chuyển vào các mô và trở thành đại thực bào. Các tế bào này dọn dẹp các mảnh vụn bằng một phương pháp gọi là thực bào (về cơ bản là ăn các mảnh vụn).
Bạch cầu hạt
Bạch cầu hạt phân biệt với tế bào tiền thân chung (nguyên bào lympho) qua dòng tế bào bạch huyết. Các tế bào này biệt hóa thành:
- Tế bào lympho T (tế bào T): Tế bào T hoạt động bằng cách tiêu diệt trực tiếp vi khuẩn, vi rút và tế bào ung thư trong một quá trình được gọi là miễn dịch qua trung gian tế bào. Có nhiều loại tế bào T khác nhau thực hiện các chức năng khác nhau, chẳng hạn như tế bào T độc tế bào, tế bào T trợ giúp, tế bào T bộ nhớ và tế bào T giết người tự nhiên. Tế bào T độc tế bào hoặc tế bào CD8 + đóng một vai trò quan trọng trong việc loại bỏ các tế bào nhiễm virus khỏi cơ thể.
- Tế bào lympho B (tế bào B): Tế bào B tham gia vào một hình thức bảo vệ khác chống lại vi sinh vật, được gọi là miễn dịch dịch thể. Tế bào B có thể trình bày kháng nguyên (dấu hiệu của điều gì đó bất thường trong cơ thể) cho tế bào T ngoài việc biệt hóa thành tế bào plasma tạo ra kháng thể. Các tế bào B, theo cách này, thực hiện một vai trò quan trọng trong việc "ghi nhớ" vi khuẩn lạ hoặc mầm bệnh khác cho tương lai.
- Tế bào tiêu diệt tự nhiên: Tế bào giết tự nhiên khác với tế bào T giết tự nhiên và đóng một vai trò quan trọng trong việc chống lại bệnh ung thư trong cơ thể.
Các triệu chứng giảm bạch cầu
Các dấu hiệu và triệu chứng của giảm bạch cầu chủ yếu là các triệu chứng liên quan đến nhiễm trùng có thể phát triển, mặc dù với giảm bạch cầu nặng, các triệu chứng không đặc hiệu hoặc mệt mỏi và cảm thấy ốm yếu thường xuất hiện. Các dấu hiệu cảnh báo về khả năng giảm bạch cầu bao gồm nhiễm trùng thường xuyên, nhiễm trùng không giải quyết được, cảm giác bị ốm chung và viêm hoặc loét trong hoặc xung quanh miệng. Các triệu chứng nhiễm trùng có thể bao gồm:
- Sốt, ớn lạnh và / hoặc đổ mồ hôi ban đêm
- Nhức đầu hoặc cứng cổ
- Đau họng
- Lở miệng hoặc có mảng trắng trong miệng
- Ho hoặc khó thở
- Đau hoặc rát khi đi tiểu
- Tiết dịch, mẩn đỏ hoặc sưng tấy quanh vết thương trên da
- Đau bụng và / hoặc tiêu chảy
Điều quan trọng cần lưu ý là, ngay cả khi bị nhiễm trùng nặng, các dấu hiệu và triệu chứng có thể không rõ ràng do thiếu bạch cầu. (Các tế bào bạch cầu chịu trách nhiệm tạo ra các dấu hiệu viêm, mủ, v.v.)
Nếu thiếu máu (số lượng tế bào hồng cầu thấp) cũng xảy ra, các triệu chứng có thể bao gồm:
- Chóng mặt hoặc ngất xỉu
- Nhịp tim nhanh
- Da nhợt nhạt
Nếu giảm tiểu cầu cũng xuất hiện, các dấu hiệu có thể bao gồm:
- Bầm tím
- Các đốm đỏ nhỏ trên da không bị ửng đỏ khi có áp lực (đốm xuất huyết)
- Chảy máu cam
- Có máu trong nước tiểu hoặc phân
- Kinh nguyệt nhiều
Nguyên nhân
Có nhiều tình trạng có thể dẫn đến số lượng bạch cầu thấp, nhưng bước đầu tiên là xem xét liệu số lượng bạch cầu có thực sự giảm hay không. Và ngay cả khi con số thấp (khi so sánh với phạm vi tham chiếu của phòng thí nghiệm), thì con số đó có đáng quan tâm hay không.
Giảm bạch cầu dân tộc lành tính (còn được gọi là giảm bạch cầu sinh lý hoặc giảm bạch cầu trung tính) là một tình trạng di truyền trong đó một người có số lượng bạch cầu thấp. Số lượng tế bào bạch cầu thấp hơn này là nguyên nhân rất phổ biến gây ra chứng giảm bạch cầu rõ ràng ở những người gốc Phi, Trung Đông hoặc Tây Ấn Độ. Dấu hiệu nhận biết của bệnh giảm bạch cầu dân tộc lành tính là mặc dù số lượng bạch cầu thấp hơn mức bình thường, những người này không bị tăng nguy cơ nhiễm trùng.
Nhận thức về giảm bạch cầu dân tộc lành tính là đặc biệt quan trọng trong điều trị ung thư, vì việc cắt giảm để tiếp tục hóa trị (hoặc tạm dừng) hoặc tham gia các thử nghiệm lâm sàng có thể không xem xét sự đa dạng này trong số lượng bạch cầu "bình thường".
Giảm bạch cầu là một thuật ngữ chỉ đơn giản có nghĩa là số lượng bạch cầu có vẻ thấp, nhưng thực tế không phải vậy. Giảm bạch cầu có thể do những thay đổi trong mẫu vật thí nghiệm sau khi lấy mẫu (in vitro) chẳng hạn như các tế bào đông lại khi gặp lạnh. Hiện tượng này cũng có thể xảy ra khi bắt đầu nhiễm trùng khi các tế bào bạch cầu di chuyển vào các mô (để chống lại nhiễm trùng) hoặc tạm thời sử dụng hết để chống lại nhiễm trùng, trước khi nhiều tế bào hơn có thể được giải phóng khỏi tủy xương.
Cơ chế
Khi xem xét các nguyên nhân tiềm ẩn của giảm bạch cầu, sẽ rất hữu ích nếu bạn hiểu các cơ chế có thể gây ra số lượng thấp. Chúng có thể bao gồm:
- Sản xuất giảm: Các tình trạng như suy dinh dưỡng protein-calo hoặc một số thiếu hụt vitamin có thể làm giảm sự sẵn có của các "khối xây dựng" cho các tế bào bạch cầu khiến chúng không được sản xuất đầy đủ. Bất cứ thứ gì cản trở tủy xương cũng có thể dẫn đến giảm sản xuất.
- Tăng sự cố: Các tình trạng như một số rối loạn tự miễn dịch có thể tạo ra các kháng thể chống lại các tế bào bạch cầu để chúng bị phá vỡ quá nhanh.
- Tăng tiêu thụ: Các tế bào bạch cầu có thể bị "sử dụng hết" khi chúng chống lại nhiễm trùng trong cơ thể, đặc biệt là nhiễm trùng nặng (ví dụ: nhiễm trùng huyết).
- Trình tự: Các tế bào bạch cầu có thể bị cô lập (tích tụ) trong lá lách trong các tình trạng như xơ gan.
Giảm bạch cầu tuyệt đối so với tương đối
Khi xem xét số lượng bạch cầu trên một công thức máu hoàn chỉnh, điều quan trọng cần lưu ý là chỉ có một số ít các tế bào bạch cầu có trong cơ thể lưu thông trong máu. Vì lý do này, con số đôi khi có thể thay đổi khá nhanh.
Chỉ khoảng 2% đến 3% bạch cầu trưởng thành đang lưu thông tự do trong máu. Khoảng 80% đến 90% vẫn còn trong tủy xương, được lưu trữ trong trường hợp cần thiết nhanh chóng. Phần còn lại của các tế bào bạch cầu xếp các mạch máu để chúng không lưu thông tự do (và do đó không được phát hiện trên CBC). Khi đã vào máu, các tế bào bạch cầu sống trung bình từ 2 đến 16 ngày.
Một số tình trạng có thể khiến các tế bào bạch cầu lót trong mạch máu đi vào tuần hoàn (khử vũ khí), chẳng hạn như sốc, tập thể dục nặng hoặc căng thẳng lớn. Điều này có thể khiến số lượng màu trắng thực sự thấp trở nên bình thường. Ngược lại, việc pha loãng máu, chẳng hạn như khi một người được truyền huyết tương, có thể làm giảm số lượng bạch cầu một cách giả tạo.
Giảm bạch cầu chung
Chúng ta sẽ bắt đầu bằng cách xem xét các nguyên nhân tiềm ẩn của giảm bạch cầu nói chung, và sau đó xem xét các nguyên nhân có thể dẫn đến sự thiếu hụt của một loại tế bào máu này so với loại tế bào máu khác.
Ở các nước phát triển, giảm bạch cầu do thuốc là phổ biến nhất và có thể do các cơ chế khác nhau gây ra tùy thuộc vào việc thuốc làm tổn thương tủy xương hoặc dẫn đến tự miễn dịch gây ra sự phân hủy tế bào. Trên thế giới, tình trạng suy dinh dưỡng (dẫn đến giảm sản lượng) là phổ biến nhất.
Thuốc gây ra và điều trị
Nhiều loại thuốc có thể là nguyên nhân gây giảm bạch cầu, và bác sĩ có thể sẽ bắt đầu đánh giá tình trạng giảm bạch cầu của bạn (trong trường hợp không có các triệu chứng khác) nhưng hãy xem xét cẩn thận các loại thuốc của bạn. Thuốc có thể dẫn đến giảm bạch cầu theo một số cách khác nhau, bao gồm ức chế trực tiếp tủy xương, bằng cách gây độc cho các tế bào trở thành bạch cầu, hoặc bằng cách dẫn đến phản ứng miễn dịch trong đó cơ thể tấn công các tế bào bạch cầu của chính mình. Một số nguyên nhân tương đối phổ biến bao gồm:
Thuốc hóa trị: Số lượng bạch cầu thấp do hóa trị liệu (giảm bạch cầu trung tính do hóa trị) là một nguyên nhân rất phổ biến, cũng như là một nguyên nhân nghiêm trọng của giảm bạch cầu. Các loại thuốc hóa trị khác nhau ảnh hưởng đến tủy xương theo những cách khác nhau. Mặc dù thời gian thay đổi giữa các loại thuốc, thời điểm mà số lượng bạch cầu đạt đến điểm thấp nhất (nadir) là khoảng 10 đến 14 ngày sau khi truyền.
Thuốc khác:
- Thuốc chống động kinh: Lamictal (lamotrigine), axit valproic, phenytoin, carbamazepine
- Thuốc kháng sinh, đặc biệt là Septra hoặc Bactrim (trimethoprim / sulfamethoxazole), Minocin (minocycline), các dẫn xuất penicillin (như Amoxicillin), cephalosporin, và Flagyl (metronidazole).
- Thuốc giảm đau như aspirin và thuốc chống viêm không steroid như ibuprofen.
- Thuốc kháng vi-rút như acyclovir
- Thuốc điều trị tâm thần như clozapine, Wellbutrin (bupropion), chlorpromazine, risperidone và haloperidol
- Thuốc tim, chẳng hạn như thuốc lợi tiểu thiazide, thuốc chẹn beta và spironolactone
- Thuốc ức chế miễn dịch để ngăn ngừa thải ghép, điều trị viêm khớp như sirolimus, tacrolimus, mycophenolate mofetil, leflunomide
- Thuốc điều trị HIV (thuốc kháng retrovirus)
- Liệu pháp sinh học như thuốc ức chế TNF, Proleukin (interleukin-2) và Rituxan (rituximab)
- Thuốc điều trị đa xơ cứng như interferon beta-1a và interferon beta-1b
Vô căn
Đôi khi không rõ nguyên nhân gây ra giảm bạch cầu, ngay cả khi đã tiến hành kiểm tra kỹ lưỡng trong phòng thí nghiệm. Thuật ngữ vô căn được sử dụng như một danh mục tổng hợp để mô tả một tình trạng bệnh xảy ra vì một lý do không rõ ràng. Một ví dụ là chứng giảm bạch cầu vô căn mãn tính.
Nhiễm trùng
Nhiễm trùng, ngược lại, là một nguyên nhân tương đối phổ biến gây giảm bạch cầu. Giảm bạch cầu có thể xảy ra trong giai đoạn nhiễm trùng cấp tính với một số bệnh nhiễm trùng hoặc chủ yếu ở giai đoạn hậu nhiễm với những người khác.
Với nhiễm trùng huyết, một bệnh nhiễm trùng do vi khuẩn gây ra trên toàn cơ thể, giảm bạch cầu có thể xảy ra do các tế bào bạch cầu sẵn có "sử dụng hết" để chống lại nhiễm trùng.
Có một số bệnh nhiễm trùng, trong đó giảm bạch cầu khá phổ biến, bao gồm:
- Nhiễm virus: Virus Epstein Barr (mono), virus hợp bào hô hấp (RSV), virus parvovirus, cúm, cytomegalovirus, viêm gan A và B, sởi, sốt xuất huyết, HIV (khoảng 70% người nhiễm HIV sẽ bị giảm bạch cầu)
- Bệnh còi xương: Bệnh Lyme, Ehrlichiosis, anaplasmosis, sốt phát ban, sốt đốm Rocky Mountain
- Nhiễm khuẩn: Shigella, salmonella, ho gà (ho gà), bệnh brucella, bệnh lao và các chủng vi khuẩn mycobacteria không điển hình, bệnh psittacosis
- Ký sinh trùng: Bệnh sốt rét
Một số bệnh nhiễm trùng này cũng có thể gây ra thiếu máu (số lượng hồng cầu thấp) và giảm tiểu cầu (số lượng tiểu cầu thấp).
Các điều kiện ảnh hưởng đến tủy xương
Bất cứ điều gì cản trở việc sản xuất tế bào bạch cầu trong tủy xương đều có thể dẫn đến giảm bạch cầu, bao gồm:
- Xâm nhập tủy xương: Sự xâm nhập vào tủy xương (chẳng hạn như trong bệnh bạch cầu cấp tính và bệnh bạch cầu tế bào lympho hạt lớn) có thể làm gián đoạn quá trình hình thành tế bào máu. Tương tự, di căn đến tủy xương có thể dẫn đến giảm bạch cầu. Các bệnh ung thư có xu hướng di căn đến tủy xương bao gồm ung thư vú, ung thư tuyến tiền liệt, ung thư ruột kết, u ác tính và ung thư dạ dày.
- Rối loạn tủy xương, bao gồm thiếu máu bất sản, hội chứng loạn sản tủy, đa u tủy, xơ tủy
Bệnh mạch máu collagen / Tình trạng tự miễn dịch
Một số tình trạng có thể dẫn đến sự phá hủy các tế bào bạch cầu.
Các điều kiện tự miễn dịch chính bao gồm
- Giảm bạch cầu trung tính tự miễn nguyên phát
- Giảm bạch cầu mãn tính lành tính ở thời thơ ấu
Các tình trạng tự miễn dịch thứ phát bao gồm các tình trạng như:
- Lupus (rất phổ biến)
- Viêm khớp dạng thấp
- hội chứng Sjogren
- Bệnh mô liên kết hỗn hợp
- Đau đa cơ do thấp khớp
- Bệnh Crohn
Một số tình trạng này có thể dẫn đến giảm bạch cầu theo nhiều cách. Ví dụ, hội chứng Felty (lá lách to cộng với giảm bạch cầu trung tính) cũng có thể dẫn đến sự cô lập các tế bào bạch cầu.
Các nguyên nhân tự miễn dịch khác bao gồm:
- Bất sản tế bào trắng tinh khiết
- Tăng tế bào lympho T-gamma
Tiếp xúc với Môi trường
Tiếp xúc với môi trường hoặc lối sống có thể dẫn đến giảm bạch cầu, bao gồm:
- Tiếp xúc với thủy ngân, thạch tín hoặc đồng
- Sử dụng rượu nặng
- Tiếp xúc với bức xạ
Thiếu hụt vitamin và dinh dưỡng
Suy dinh dưỡng protein-calo là nguyên nhân phổ biến của giảm bạch cầu do sản xuất không đủ lượng bạch cầu.
Thiếu hụt vitamin B12 và folate là một nguyên nhân tương đối phổ biến, cũng như thiếu máu do thiếu sắt.
Gây viêm
Sarcoidosis là một tình trạng viêm ít được hiểu biết, thường dẫn đến giảm bạch cầu.
Chứng cuồng phong
Lá lách to có thể dẫn đến sự cô lập các bạch cầu trong lá lách. Nó có thể xảy ra với xơ gan, một số rối loạn máu hoặc hội chứng Felty.
Tình trạng bẩm sinh
Giảm bạch cầu hoặc giảm bạch cầu được thấy với một số tình trạng và hội chứng bẩm sinh, chẳng hạn như:
- Giảm bạch cầu trung tính bẩm sinh nghiêm trọng (hội chứng Kostmann)
- Giảm bạch cầu theo chu kỳ
- Diamond Blackman thiếu máu
- Myelokathexis (tình trạng các tế bào bạch cầu không thể đi vào máu từ tủy xương)
Các nguyên nhân khác
Thẩm phân máu thường dẫn đến giảm bạch cầu, cũng như các phản ứng truyền máu.
Nguyên nhân của mức độ thấp Các loại tế bào bạch cầu cụ thể
Một số điều kiện y tế dẫn đến số lượng một loại bạch cầu cụ thể thấp không cân xứng và số lượng bạch cầu khác có thể bình thường. Mức độ thấp cô lập của một số loại bạch cầu cũng có thể quan trọng trong việc dự đoán sự hiện diện hoặc mức độ nghiêm trọng của bệnh.
Giảm bạch cầu trung tính: Một mức độ thấp của bạch cầu trung tính thường là mối liên quan nhất của giảm bạch cầu do nguy cơ nhiễm trùng. Giảm bạch cầu trung tính mà không giảm bạch cầu nói chung (giảm bạch cầu đơn lẻ) gợi ý các nguyên nhân như bệnh tự miễn dịch hoặc thiếu hụt vitamin (các quá trình có thể chỉ ảnh hưởng đến một loại bạch cầu) trong khi các tình trạng liên quan đến tủy xương thường ảnh hưởng đến tất cả các loại bạch cầu.
Giảm bạch cầu: Mức độ thấp của bạch cầu ái toan (giảm bạch cầu ái toan) thường thấy khi căng thẳng về thể chất hoặc cảm xúc (do giải phóng các hormone căng thẳng), với hội chứng Cushing và viêm cấp tính. Giảm bạch cầu cũng là một dấu hiệu quan trọng cho nhiễm trùng huyết.
Giảm cơ bản: Mức độ basophils thấp (giảm bạch cầu ưa base) có thể gặp khi:
- Tình trạng dị ứng, chẳng hạn như nổi mề đay (mày đay), dị ứng nghiêm trọng, phù mạch và phản vệ
- Với liều cao hoặc sử dụng corticosteroid lâu dài
- Với căng thẳng
- Trong giai đoạn cấp tính của nhiễm trùng hoặc viêm
- Với cường giáp hoặc nhiễm độc giáp
Giảm bạch huyết: Giảm bạch huyết mà không có mức độ thấp tương ứng của các tế bào bạch cầu khác không phải là rất phổ biến nhưng có thể rất quan trọng trong một số trường hợp hoặc cung cấp thông tin hữu ích. Nguyên nhân có thể bao gồm:
- Corticosteroid
- Suy thận
- Sự bức xạ
- bệnh Hodgkin
- Thuốc dùng để ngăn ngừa thải ghép
- Một số bệnh nhiễm trùng do vi rút, đặc biệt là HIV / AIDS với sự thiếu hụt tế bào T CD4
- Các tình trạng bẩm sinh, chẳng hạn như suy giảm miễn dịch kết hợp nghiêm trọng
Số lượng tế bào bạch huyết có xu hướng giảm khi lão hóa bình thường, mặc dù chứng giảm bạch huyết dường như tương quan với nguy cơ tử vong tổng thể ở người lớn ở Hoa Kỳ.
Từ quan điểm tiên lượng, nghiên cứu gần đây cho thấy rằng bệnh Lymphopenia dự báo mức độ nghiêm trọng của bệnh, và khả năng bệnh sẽ tiến triển đến mức cần được chăm sóc đặc biệt hoặc tử vong với COVID-19.
Giảm tiểu cầu: Giảm tiểu cầu đơn lẻ ở mức độ thấp thường thấy nhất khi bắt đầu sử dụng corticosteroid.
Chẩn đoán
Trong một số trường hợp, nguyên nhân của giảm bạch cầu có thể rõ ràng và không cần điều trị (ví dụ: nếu một người đang được hóa trị liệu). Những lần khác, việc chẩn đoán chính xác có thể khó khăn.
Lịch sử và thể chất
Quá trình chẩn đoán nên bắt đầu với tiền sử cẩn thận bao gồm bất kỳ yếu tố nguy cơ nào đối với các tình trạng đã nêu ở trên, các loại thuốc đã sử dụng, tiền sử du lịch và nhiều hơn nữa. Khám sức khỏe nên tìm kiếm bất kỳ dấu hiệu nhiễm trùng nào (lưu ý rằng những dấu hiệu này có thể không xuất hiện với số lượng chất trắng rất thấp, và thậm chí các phát hiện hình ảnh có thể không rõ ràng, chẳng hạn như dấu hiệu viêm phổi trên X-quang phổi). Cần kiểm tra cẩn thận các hạch bạch huyết (bao gồm cả những hạch trên xương quai xanh) và lá lách, đồng thời kiểm tra da để tìm bất kỳ dấu hiệu nào của vết bầm tím.
Xét nghiệm máu
Một số xét nghiệm trong phòng thí nghiệm có thể giúp thu hẹp các nguyên nhân:
- Công thức máu toàn bộ (CBC): Việc đánh giá trong phòng thí nghiệm có thể bắt đầu bằng cách đánh giá các con số trên công thức máu hoàn chỉnh, bao gồm tỷ lệ tế bào bạch cầu, số lượng hồng cầu và tiểu cầu. Các chỉ số tế bào hồng cầu (chẳng hạn như MCV) đôi khi có thể cung cấp các manh mối quan trọng về nguyên nhân như thiếu vitamin B12. Chắc chắn so sánh với kết quả với bất kỳ công thức máu hoàn chỉnh nào trước đó là hữu ích.
- Phôi máu: Phết tế bào ngoại vi để tìm hình thái có thể hữu ích trong việc tìm kiếm bất kỳ thay đổi nào trong tế bào máu, chẳng hạn như các hạt độc hại trong bạch cầu trung tính đôi khi được nhìn thấy khi bị nhiễm trùng. Tìm kiếm bất kỳ dấu hiệu nào của các tế bào bạch cầu chưa trưởng thành cũng rất hữu ích khi tìm kiếm các bệnh nhiễm trùng nặng hoặc ung thư liên quan đến máu.
- Số lượng hồng cầu lưới: Nếu số lượng hồng cầu cũng thấp, số lượng hồng cầu lưới có thể giúp xác định xem công thức máu thấp do thiếu sản xuất, hoặc một số cơ chế khác.
Dải tham chiếu
Thuật ngữ giảm bạch cầu thường được sử dụng để mô tả tổng số lượng bạch cầu thấp, nhưng điều này có thể liên quan đến việc giảm mức độ của một số loại bạch cầu và số lượng bình thường của những người khác. Trong một số trường hợp, tổng số lượng bạch cầu có thể thấp, nhưng một loại bạch cầu thực sự có thể cao.
Phạm vi bình thường của số lượng bạch cầu thay đổi tùy theo thời gian trong ngày. Mức độ cũng có thể thay đổi, đôi khi đáng kể, để phản ứng với căng thẳng về thể chất hoặc cảm xúc.
Các tế bào bạch cầu khác nhau chiếm tỷ lệ phần trăm khác nhau của tổng số lượng bạch cầu. Điêu nay bao gôm:
- Bạch cầu trung tính (55% đến 70%)
- Bạch cầu trung tính dải (0% đến 3%)
- Tế bào bạch huyết (20% đến 40%): Tỷ lệ tế bào bạch huyết ở trẻ em từ 4 đến 18 tuổi cao hơn ở người lớn.
- Bạch cầu đơn nhân (2% đến 8%)
- Bạch cầu ái toan (1% đến 4%)
- Basophils (0,5% đến 1%)
Tổng số lượng bạch cầu: Phạm vi tổng số bạch cầu ở người lớn và trẻ em như sau:
- Nam giới: 5.000 đến 10.000 tế bào trên mỗi microlít (uL)
- Phụ nữ: 4.500 đến 11.000 tế bào mỗi uL
- Trẻ em: 5.000 đến 10.000 tế bào trên mỗi uL (từ trẻ sơ sinh đến tuổi vị thành niên)
Số lượng bạch cầu trung tính tuyệt đối: Mức độ tuyệt đối (tổng số lượng bạch cầu nhân với tỷ lệ phần trăm của một loại bạch cầu cụ thể) của các loại bạch cầu khác nhau có thể là một giá trị phòng thí nghiệm rất quan trọng, đặc biệt là đối với bạch cầu trung tính.
Phạm vi cho số lượng bạch cầu trung tính tuyệt đối là từ 2.500 tế bào / uL đến 6.000 tế bào / uL.
Số lượng bạch cầu trung tính tuyệt đối (ANC) dưới 2.500 sẽ được gọi là giảm bạch cầu trung tính, nhưng con số này thường cần giảm xuống dưới 1.000 tế bào / uL trước khi nguy cơ phát triển nhiễm trùng do vi khuẩn tăng lên đáng kể. Nếu ANC giảm xuống dưới 500 tế bào / uL, nguy cơ nhiễm trùng tăng mạnh. Thuật ngữ "mất bạch cầu hạt"đôi khi được sử dụng thay thế cho nhau với ANC nhỏ hơn 500 ô / uL.
Đáng chú ý là mọi người có thể bị giảm bạch cầu trung tính mặc dù tổng số lượng bạch cầu bình thường (thường là do số lượng tế bào lympho tuyệt đối tăng cao).
Các thử nghiệm trong phòng thí nghiệm khác
Các xét nghiệm tìm nguyên nhân có thể bao gồm:
- Hàm lượng vitamin B12 hoặc folate
- Cấy máu
- Văn hóa virut
- Đo tế bào dòng chảy
- Các xét nghiệm để phát hiện tự miễn dịch như kháng thể kháng nhân (xét nghiệm kháng thể chống bạch cầu trung tính chủ yếu hữu ích ở trẻ em)
- Xét nghiệm di truyền nếu nghi ngờ nguyên nhân bẩm sinh
Kiểm tra tủy xương
Sinh thiết tủy xương có thể cần thiết để tìm ung thư tiềm ẩn (chẳng hạn như bệnh bạch cầu) hoặc rối loạn tủy xương như thiếu máu bất sản.
Hình ảnh
Các xét nghiệm hình ảnh thường không cần thiết để chẩn đoán giảm bạch cầu, trừ khi nghi ngờ có ung thư cơ bản hoặc nhiễm trùng xương.
Sự đối xử
Giảm bạch cầu có cần điều trị hay không phụ thuộc vào số lượng bạch cầu, đặc biệt là số lượng bạch cầu trung tính tuyệt đối.
Điều trị Nguyên nhân Cơ bản
Thông thường, điều trị nguyên nhân cơ bản của giảm bạch cầu là hiệu quả nhất, chẳng hạn như thay thế các vitamin bị thiếu hụt hoặc điều trị nhiễm trùng. Với các tình trạng nghiêm trọng như thiếu máu bất sản, điều này có thể yêu cầu cấy ghép tủy xương.
Thuốc kháng sinh
Nếu giảm bạch cầu nghiêm trọng (giảm bạch cầu tuyệt đối nghiêm trọng) như do hóa trị liệu và đang bị sốt (hoặc thậm chí không sốt nếu số lượng rất thấp), kháng sinh đôi khi được sử dụng ngay cả khi không tìm thấy nguồn nhiễm trùng rõ ràng. Điều này cũng có thể xảy ra với một số thuốc kháng vi-rút hoặc thuốc chống nấm (ví dụ, thuốc kháng nấm phòng ngừa có thể được dùng cho Aspergillus).
Truyền máu
Truyền bạch cầu hạt hiếm khi được sử dụng và việc sử dụng chúng còn gây tranh cãi. Điều đó nói rằng, có thể có những cài đặt mà chúng được khuyến nghị, chẳng hạn như cho những người có nguy cơ rất cao.
Yếu tố tăng trưởng
Thuốc (các yếu tố tăng trưởng) có thể được sử dụng để kích thích sản xuất bạch cầu trung tính trong tủy xương của bạn (phòng ngừa hoặc điều trị cho số lượng bạch cầu trung tính thấp). Việc sử dụng các yếu tố tăng trưởng để kích thích sự phát triển và trưởng thành của bạch cầu hạt đã trở thành tiêu chuẩn chăm sóc, thậm chí phòng ngừa đối với một số bệnh ung thư, và đã cho phép các bác sĩ sử dụng thuốc hóa trị với liều cao hơn trước đây.
Các yếu tố kích thích thuộc địa bạch cầu hạt (G-CSFs) và các yếu tố kích thích thuộc địa bạch cầu hạt-đại thực bào có sẵn bao gồm:
- Neupogen (filgrastim, G-CSF)
- Neulasta (pegfilgrastim)
- Leukine (sargramostim, GM-CSF
Ngăn ngừa nhiễm trùng
Nếu số lượng bạch cầu của một người rất thấp, có thể phải nhập viện. Nếu không, chăm sóc để ngăn ngừa nhiễm trùng là rất quan trọng ngay cả khi các yếu tố tăng trưởng được đưa ra. Điêu nay bao gôm:
- Tránh tình trạng đông đúc
- Hạn chế khách đến thăm nếu nhập viện
- Tránh tiếp xúc với bất kỳ ai bị bệnh
- Thực hành an toàn thực phẩm (không ăn thịt hoặc hải sản sống, rửa rau, tránh pho mát mềm, v.v.)
- Thực hành thận trọng với vật nuôi (tránh thùng rác, lồng chim, không tiếp xúc với các loài bò sát, v.v.)
Một lời từ rất tốt
Có nhiều nguyên nhân tiềm ẩn gây ra giảm bạch cầu, từ chủ yếu gây phiền toái đến đe dọa tính mạng. Nguy cơ chính là nhiễm trùng, và các biện pháp để giảm nguy cơ đó và điều trị các bệnh nhiễm trùng hiện có là quan trọng hàng đầu.