NộI Dung
Có một số thông tin bác sĩ xem xét để chẩn đoán ung thư tuyến tụy. Các xét nghiệm hình ảnh có thể bao gồm một loại đặc biệt như chụp CT bụng, siêu âm nội soi, MRI hoặc ERCP. Xét nghiệm máu có thể tìm nguyên nhân vàng da cũng như dấu hiệu khối u, trong khi tiền sử bệnh tập trung vào các yếu tố nguy cơ, cùng với khám sức khỏe , cũng quan trọng. Có thể cần hoặc không cần sinh thiết, tùy thuộc vào những phát hiện khác. Sau khi chẩn đoán, phân giai đoạn được thực hiện để xác định các phương pháp điều trị thích hợp nhất cho bệnh.Mọi người nên biết các dấu hiệu và triệu chứng cảnh báo tiềm ẩn của ung thư tuyến tụy để có thể đi khám càng sớm càng tốt. Việc tầm soát có thể được khuyến nghị dựa trên các yếu tố nguy cơ của bạn.
Hiệp hội Tiêu hóa Hoa Kỳ khuyến cáo những bệnh nhân được coi là có "nguy cơ cao", bao gồm cả những người có tiền sử gia đình mắc bệnh cấp độ một và một số bệnh di truyền và đột biến, nên được tầm soát ung thư tuyến tụy. Sàng lọc bao gồm xét nghiệm di truyền, tư vấn và nên được tiến hành ở những người ít nhất 50 tuổi hoặc ít hơn 10 tuổi so với giai đoạn khởi phát gia đình.
Phòng thí nghiệm và Kiểm tra
Việc đánh giá khả năng có thể mắc ung thư tuyến tụy thường bắt đầu với tiền sử và khám sức khỏe cẩn thận. Bác sĩ sẽ hỏi bạn về bất kỳ yếu tố nguy cơ nào mà bạn có thể mắc phải, bao gồm tiền sử gia đình mắc bệnh và sẽ hỏi về các triệu chứng của bạn. Sau đó, cô ấy sẽ thực hiện một cuộc kiểm tra thể chất xem xét da và mắt của bạn để tìm bằng chứng của bệnh vàng da; kiểm tra bụng để tìm khối u hoặc gan to hoặc bất kỳ bằng chứng nào về cổ trướng (tích tụ chất lỏng trong bụng), và kiểm tra hồ sơ để xem bạn có bị sụt cân hay không.
Các bất thường xét nghiệm máu với ung thư tuyến tụy khá không đặc hiệu nhưng đôi khi hữu ích trong việc chẩn đoán khi kết hợp với các xét nghiệm hình ảnh. Các thử nghiệm có thể bao gồm:
- Kiểm tra chức năng gan, đôi khi tăng lên
- Công thức máu hoàn chỉnh (CBC), tìm kiếm số lượng tiểu cầu tăng cao (tăng tiểu cầu) nói riêng
- Xét nghiệm bilirubin. Có nhiều loại bilirubin khác nhau và dựa trên loại cụ thể được xét nghiệm, các bác sĩ có thể thu được manh mối về nguồn gốc của bất kỳ chứng vàng da nào bạn mắc phải. Với vàng da tắc nghẽn (do khối u tuyến tụy đẩy ống mật chủ), có sự gia tăng cả bilirubin liên hợp và toàn phần.
Lượng đường trong máu thường tăng cao, có đến 80% người bị ung thư tuyến tụy sẽ bị kháng insulin hoặc tiểu đường.
Những người bị một trường hợp đột ngột của tuyến tụy bị viêm, còn được gọi là viêm tụy, có nguy cơ phát triển ung thư tuyến tụy cao hơn. Những người bị viêm tụy khởi phát đột ngột sẽ có biểu hiện tăng amylase huyết thanh và lipase huyết thanh trong các xét nghiệm sàng lọc.
Dấu hiệu khối u
Dấu hiệu khối u là protein hoặc các yếu tố khác do tế bào ung thư tiết ra và có thể được phát hiện thông qua xét nghiệm máu, trong số các xét nghiệm khác. Theo một nghiên cứu, kháng nguyên carcinoembryonic đánh dấu khối u (CEA) tăng cao ở khoảng một nửa số người được chẩn đoán mắc bệnh. CEA cũng tăng cao trong một số loại bệnh lý khác. Mức độ CA 19-9 có thể được kiểm tra, nhưng vì chúng không phải lúc nào cũng tăng và mức độ tăng lên cũng có thể chỉ ra các tình trạng y tế khác, điều này không đặc biệt hữu ích trongchế tạo chẩn đoán ung thư tuyến tụy. Tuy nhiên, kết quả này hữu ích trong việc quyết định xem khối u tuyến tụy có thể được loại bỏ bằng phẫu thuật hay không và để theo dõi quá trình điều trị.
Xét nghiệm Máu Kháng nguyên Carcinoembryonic (CEA) là gì?
Xét nghiệm máu khối u thần kinh nội tiết
Một số xét nghiệm máu cũng có thể hữu ích trong việc chẩn đoán loại ung thư tuyến tụy hiếm gặp được gọi là khối u thần kinh nội tiết. Không giống như hầu hết các khối u tuyến tụy, bao gồm các tế bào tạo ra các enzym tiêu hóa, những khối u này liên quan đến các tế bào nội tiết tạo ra các hormone như insulin, glucagon và somatostatin. Việc đo mức độ của các hormone này, cũng như tiến hành một số xét nghiệm máu khác, có thể hữu ích trong việc chẩn đoán các khối u này.
Hướng dẫn thảo luận của bác sĩ ung thư tuyến tụy
Nhận hướng dẫn có thể in của chúng tôi cho cuộc hẹn tiếp theo của bác sĩ để giúp bạn đặt câu hỏi phù hợp.

Hình ảnh
Các xét nghiệm hình ảnh thường là phương pháp chính để xác nhận hoặc bác bỏ sự hiện diện của một khối trong tuyến tụy. Các tùy chọn có thể bao gồm:
Chụp CT
Chụp cắt lớp vi tính (CT) sử dụng tia X để tạo mặt cắt ngang của một vùng cơ thể và thường là phương pháp chẩn đoán chính. Nếu bác sĩ nghi ngờ cụ thể là ung thư tuyến tụy, một loại chụp CT đặc biệt được gọi là CT xoắn ốc đa pha. quét hoặc chụp cắt lớp tụy thường được khuyến cáo.
Chụp CT có thể hữu ích cho cả việc xác định đặc điểm của khối u (xác định kích thước và vị trí của nó trong tuyến tụy) và tìm kiếm bất kỳ bằng chứng nào về sự lây lan đến các hạch bạch huyết hoặc các vùng khác. CT có thể hiệu quả hơn siêu âm nội soi trong việc xác định xem ung thư đã di căn đến động mạch mạc treo tràng trên hay chưa (quan trọng trong việc lựa chọn điều trị).
Điều gì sẽ xảy ra khi chụp CT ScanSiêu âm nội soi (EUS)
Siêu âm sử dụng sóng âm thanh để tạo ra hình ảnh bên trong cơ thể. Siêu âm thông thường (qua da) thường không được thực hiện nếu bác sĩ nghi ngờ ung thư tuyến tụy, vì khí ruột có thể gây khó khăn cho việc hình dung tuyến tụy. Nhưng nó có thể hữu ích khi tìm kiếm các vấn đề về bụng khác.
Siêu âm nội soi có thể là một thủ tục có giá trị trong việc chẩn đoán. Được thực hiện thông qua nội soi, một ống mềm với đầu dò siêu âm ở đầu của nó được đưa qua miệng và luồn xuống dạ dày hoặc ruột non, để quá trình quét có thể được thực hiện từ bên trong.
Bởi vì những khu vực này rất gần tuyến tụy, xét nghiệm cho phép các bác sĩ có được một cái nhìn rất tốt về cơ quan.
Với việc sử dụng thuốc (an thần có ý thức), mọi người thường dung nạp tốt với thủ thuật. Xét nghiệm có thể chính xác hơn CT để đánh giá kích thước và mức độ lan rộng của khối u nhưng không tốt trong việc tìm ra bất kỳ sự di căn xa của khối u (di căn) hoặc xác định xem khối u có liên quan đến mạch máu hay không.
Nội soi mật tụy ngược dòng (ERCP)
Chụp mật tụy ngược dòng qua nội soi (ERCP) là một xét nghiệm bao gồm nội soi cộng với chụp X-quang để hình dung đường mật. ERCP có thể là một xét nghiệm nhạy cảm để tìm ung thư tuyến tụy nhưng không chính xác trong việc phân biệt bệnh với các vấn đề khác, chẳng hạn như viêm tụy. Đây cũng là một thủ tục xâm lấn, tương tự như một số xét nghiệm được mô tả ở trên.
MRI
Chụp cộng hưởng từ (MRI) sử dụng nam châm thay vì tia X để tạo ra hình ảnh của các cấu trúc bên trong. MRI được sử dụng ít thường xuyên hơn CT với ung thư tuyến tụy nhưng có thể được sử dụng trong một số trường hợp nhất định. Như với CT, có những loại MRI đặc biệt, bao gồm chụp gan tụy MR (MRCP). Vì nó không được nghiên cứu nhiều như các thử nghiệm ở trên, nó được sử dụng chủ yếu cho những người có chẩn đoán không rõ ràng dựa trên các nghiên cứu khác hoặc nếu một người bị dị ứng với thuốc cản quang được sử dụng cho CT.
Octreoscan
Một xét nghiệm gọi là xạ hình thụ thể octreoscan hoặc somatostatin (SRC) có thể được thực hiện nếu nghi ngờ có khối u thần kinh nội tiết của tuyến tụy. Trong một máy quét octreoscan, một protein phóng xạ (được gọi là chất đánh dấu) được tiêm vào tĩnh mạch. Nếu có khối u nội tiết thần kinh, chất đánh dấu sẽ liên kết với các tế bào trong khối u. Vài giờ sau, quá trình quét (xạ hình) được thực hiện để thu bất kỳ bức xạ nào đang được phát ra (khối u thần kinh nội tiết sẽ sáng lên, nếu có).
Quét thú vật
Chụp PET, thường kết hợp với CT (PET / CT), đôi khi có thể được thực hiện, nhưng ít được sử dụng với bệnh ung thư tuyến tụy hơn nhiều so với một số bệnh ung thư khác. Trong thử nghiệm này, một lượng nhỏ đường phóng xạ được tiêm vào tĩnh mạch và quét được thực hiện sau khi đường đã có thời gian được các tế bào hấp thụ. Các tế bào đang phát triển tích cực, chẳng hạn như tế bào ung thư, sẽ "sáng lên", trái ngược với các vùng tế bào bình thường hoặc mô sẹo.
Sinh thiết
Hầu hết thời gian cần lấy mẫu mô (sinh thiết) để xác định chẩn đoán, cũng như xem xét các đặc điểm phân tử của khối u. Trong một số trường hợp được chọn, phẫu thuật có thể được thực hiện mà không cần sinh thiết.
Sinh thiết bằng kim nhỏ (một thủ thuật trong đó một kim mỏng được dẫn qua da trong bụng và vào tuyến tụy để lấy một mẫu mô) thường được thực hiện bằng cách sử dụng hướng dẫn bằng siêu âm hoặc CT.
Có một số lo ngại rằng loại sinh thiết này có thể "gieo mầm" cho khối u hoặc dẫn đến sự lây lan của ung thư dọc theo đường đưa kim vào.
Người ta không biết tần suất gieo hạt xảy ra như thế nào, nhưng theo một nghiên cứu năm 2017, số lượng các trường hợp báo cáo về việc gieo hạt do hút kim nhỏ có hướng dẫn siêu âm nội soi đã tăng lên nhanh chóng.
Vì sinh thiết được thực hiện chủ yếu để xem liệu có thể phẫu thuật hay không (phương pháp điều trị duy nhất giúp cải thiện khả năng sống sót lâu dài), đây là một mối quan tâm đáng nói với bác sĩ của bạn.
Như một phương pháp thay thế, nội soi ổ bụng có thể được sử dụng, đặc biệt nếu khối u có thể được loại bỏ (có thể nối lại). Trong nội soi ổ bụng, một số vết rạch nhỏ được tạo ra trong bụng và một dụng cụ hẹp được đưa vào để thực hiện sinh thiết. Quy trình này có thể xác định tới 20% ứng viên phẫu thuật có khối u thực sự không thể phẫu thuật được. Một số bác sĩ khuyên bạn nên sử dụng loại nội soi này cho bất kỳ ai sẽ phẫu thuật (để tránh phẫu thuật rộng rãi không cần thiết).
Chẩn đoán phân biệt
Có một số tình trạng có thể bắt chước các triệu chứng của ung thư tuyến tụy hoặc dẫn đến những phát hiện tương tự trên xét nghiệm máu và hình ảnh. Các bác sĩ sẽ làm việc để loại trừ những điều sau đây trước khi đưa ra chẩn đoán:
- Chặt hẹp ống mật, một sự thu hẹp bất thường của ống mật. Nó có thể do sỏi mật hoặc phẫu thuật để loại bỏ chúng, nhưng cũng có thể do ung thư tuyến tụy.
- Viêm tụy cấp tính hoặc mãn tính, tình trạng viêm tuyến tụy, có thể gây ra các triệu chứng tương tự, nhưng không dẫn đến hàng loạt. Từ 7% đến 14% những người được chẩn đoán mắc bệnh ung thư tuyến tụy cũng có biểu hiện của viêm tụy cấp tính.
- Sỏi đường mật trong ống mật chủ có thể gây ra triệu chứng vàng da tắc mật và thường có thể thấy trên siêu âm. Tuy nhiên, giống như tắc ống mật, chúng có thể có cùng với ung thư tuyến tụy.
- Ung thư biểu mô ống
- Ung thư túi mật có thể xuất hiện rất giống với ung thư tuyến tụy nhưng có thể được phân biệt bằng CT hoặc MRI.
- Sỏi mật (sỏi mật)
- Loét dạ dày hoặc tá tràng
- Chứng phình động mạch chủ bụng
- U lympho tuyến tụy
- U lympho dạ dày
- Ung thư gan
- Ung thư ống mật
Dàn dựng
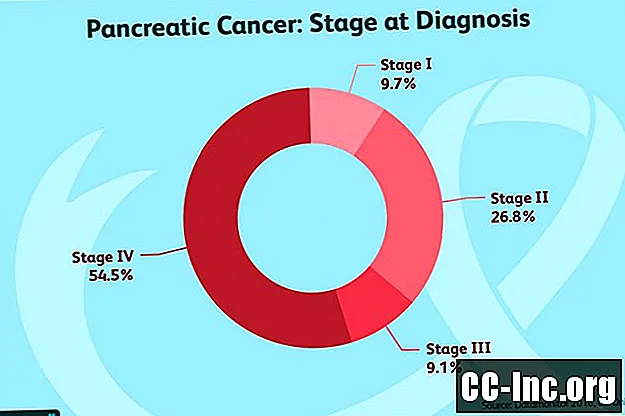
Việc xác định giai đoạn của ung thư tuyến tụy là vô cùng quan trọng khi quyết định ung thư có thể phẫu thuật cắt bỏ hay không. Nếu dàn dựng không chính xác, nó có thể dẫn đến phẫu thuật không cần thiết. Việc phân giai đoạn cũng có thể giúp ước tính tiên lượng của bệnh.
TNM Staging
Các bác sĩ sử dụng một hệ thống gọi là phân đoạn TNM để xác định giai đoạn của khối u. Điều này thoạt nghe có thể rất khó hiểu nhưng sẽ dễ hiểu hơn nhiều nếu bạn biết những chữ cái này có nghĩa là gì.
T là viết tắt của khối u. Một khối u được đánh số từ T1 đến T4 dựa trên kích thước của khối u, cũng như các cấu trúc khác mà khối u có thể đã xâm lấn. Đối với khối u nguyên phát:
- T1: Khối u giới hạn trong tuyến tụy và nhỏ hơn 2 cm.
- T2: Khối u giới hạn trong tuyến tụy và hơn 2 cm.
- T3: Khối u vượt ra ngoài tuyến tụy (đến tá tràng, ống mật, hoặc tĩnh mạch mạc treo tràng), nhưng không liên quan đến trục celiac hoặc động mạch mạc treo tràng trên.
- T4: Khối u liên quan đến động mạch celiac hoặc động mạch mạc treo tràng trên.
N là viết tắt của các hạch bạch huyết. N0 có nghĩa là khối u chưa lan đến bất kỳ hạch bạch huyết nào, nghĩa là không có sự tham gia của các hạch bạch huyết khu vực. N1 có nghĩa là khối u đã di căn đến các hạch bạch huyết lân cận, nghĩa là các hạch bạch huyết khu vực dương tính với ung thư.
M viết tắt của di căn. Nếu một khối u chưa di căn, nó sẽ được mô tả là M0, nghĩa là không có di căn xa. Nếu nó đã lan đến các vùng xa (ngoài tuyến tụy) thì nó sẽ được gọi là M1.
Dựa trên TNM, các khối u sau đó được đưa ra một giai đoạn từ 0 đến 4. Ngoài ra còn có các giai đoạn phụ:
- Giai đoạn 0: Giai đoạn 0 còn được gọi là ung thư biểu mô tại chỗ và đề cập đến ung thư chưa lan qua cái gọi là màng đáy. Những khối u này không xâm lấn (mặc dù các giai đoạn tiếp theo) và về mặt lý thuyết nên hoàn toàn có thể chữa khỏi.
- Giai đoạn 1: Ung thư tuyến tụy giai đoạn 1 (T1 hoặc T2, N0, M0) giới hạn trong tuyến tụy và có đường kính dưới 4 cm (khoảng 2 inch).
- Giai đoạn 2: Các khối u giai đoạn 2 (hoặc T3, N0, M0 hoặc T1-3, N1, M0) hoặc vượt ra ngoài tuyến tụy (không liên quan đến trục celiac hoặc động mạch mạc treo tràng trên) và chưa lan đến các hạch bạch huyết, hoặc giới hạn trong tuyến tụy nhưng có lan đến các hạch bạch huyết.
- Giai đoạn 3: Các khối u giai đoạn 3 (T4, bất kỳ N, M0) vượt ra ngoài tuyến tụy và liên quan đến động mạch dạ dày hoặc động mạch mạc treo tràng trên. Chúng có thể đã hoặc chưa lan đến các hạch bạch huyết, nhưng chưa lan đến các vùng xa của cơ thể.
- Giai đoạn 4: Các khối u giai đoạn 4 (bất kỳ T, bất kỳ N, M1) có thể có kích thước bất kỳ. Trong khi chúng có thể đã hoặc chưa lan đến các hạch bạch huyết, chúng đã lan đến các vị trí xa như gan, màng bụng (màng lót khoang bụng), xương hoặc phổi.