
NộI Dung
Uốn ván là một bệnh nhiễm trùng do vi khuẩn nghiêm trọng nhưng có thể phòng ngừa được, ảnh hưởng đến thần kinh. Thường được gọi là lockjaw, bệnh lây lan khi tiếp xúc với đồ vật hoặc bề mặt đã bị nhiễm bẩn Clostridium tetani. Sự lây truyền thường do vết thương đâm thủng khiến vi khuẩn dễ dàng xâm nhập vào cơ thể.Bệnh uốn ván có thể được ngăn ngừa bằng một loại vắc xin đơn giản. Tuy nhiên, nếu bạn chưa tiêm phòng và bị nhiễm bệnh, bệnh có thể gây co thắt cơ từ nhẹ đến nguy hiểm đến tính mạng.
Hiện chưa có xét nghiệm máu nào để chẩn đoán bệnh uốn ván. Do đó, việc điều trị sẽ bắt đầu khi xuất hiện các triệu chứng và có thể bao gồm thuốc chống độc tố uốn ván, kháng sinh tiêm tĩnh mạch, thuốc chống co thắt và thở máy. Nếu không được điều trị, nhiễm trùng uốn ván có thể tiến triển từ những cơn co thắt nhẹ đến những cơn co thắt toàn thân mạnh mẽ, ngạt thở và đau tim. Không có cách chữa khỏi bệnh uốn ván.
Các loại uốn ván
Ngoài bệnh uốn ván nói chung, có những dạng bệnh khác, ít phổ biến hơn.
- Uốn ván cục bộ chỉ ảnh hưởng đến các cơ xung quanh vùng nhiễm trùng tức thì. Các cơn co thắt có xu hướng nhẹ và chỉ kéo dài trong vài tuần, mặc dù đôi khi chúng có thể xảy ra trước bệnh uốn ván toàn thân.
- Uốn ván chỉ giới hạn các cơ của đầu. Nó thường xảy ra sau một chấn thương ở đầu như gãy xương sọ, rách hoặc thậm chí là nhổ răng. Tê liệt dây thần kinh mặt là triệu chứng phổ biến nhất, dẫn đến bệnh liệt Bell hoặc sụp mí mắt trên (ptosis).
- Uốn ván sơ sinhliên quan đến trẻ sơ sinh của các bà mẹ chưa được tiêm phòng uốn ván. Bởi vì em bé không có khả năng miễn dịch bẩm sinh vớiC. tetani,nó dễ bị nhiễm trùng, thường là do cuống rốn bị nhiễm trùng. Tuy hiếm gặp ở các nước phát triển, nhưng uốn ván ở trẻ sơ sinh là nguyên nhân đứng hàng thứ hai trong số các bệnh có thể phòng ngừa được bằng vắc-xin ở trẻ em trên toàn thế giới.
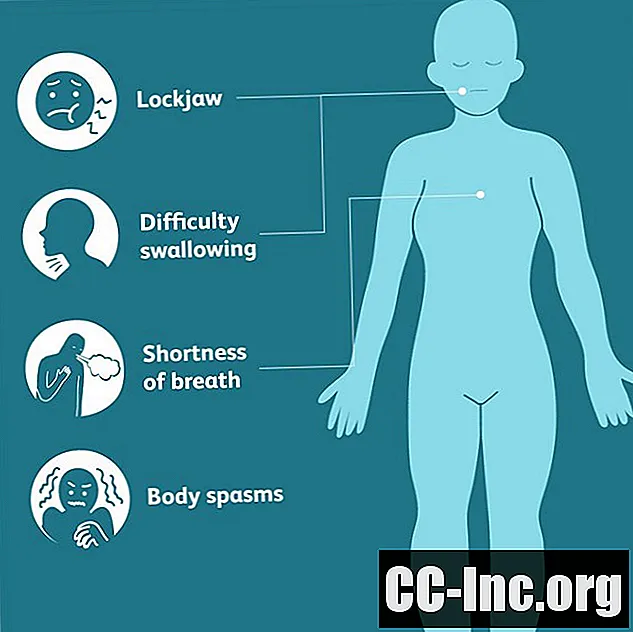
Các triệu chứng uốn ván
Uốn ván thường bắt đầu với sự co thắt nhẹ của các cơ hàm, được gọi là trismus hoặc lockjaw. Các cơ mặt cũng có thể bị ảnh hưởng, gây ra biểu hiện nhăn nhó hoặc cười toe toét, được gọi là bệnh sardonicus.
Trong bệnh uốn ván nói chung, chiếm khoảng 80% tổng số ca uốn ván, các cơn co thắt không tự chủ sẽ đi xuống từ đầu và cuối cùng ảnh hưởng đến toàn bộ cơ thể. Từ hàm và mặt, các cơ co thắt sẽ di chuyển xuống dưới gây cứng cổ, khó nuốt, căng cứng cơ ngực và bắp chân.
Khi tình trạng co thắt trở nên trầm trọng hơn, chúng có thể dẫn đến các cơn co thắt đau đớn, được gọi là opisthotonos, trong đó toàn bộ cơ thể sẽ cong lên theo đúng nghĩa đen với các cơn co thắt từ đầu xuống dưới cổ, lưng, mông và chân. Các cơn co thắt có thể kéo dài trong vài phút tại một thời điểm và trở nên bạo lực đến mức chúng xé nát cơ bắp và gãy xương. Các triệu chứng phổ biến khác bao gồm đổ mồ hôi, huyết áp cao từng đợt, mất kiểm soát ruột và bàng quang từng đợt.
Sự co thắt cũng có thể làm tắt các đường thở, dẫn đến khó thở, nghẹt thở và những giai đoạn không thở được. Các cơn thường được kích hoạt bởi những kích thích nhỏ, chẳng hạn như gió lùa đột ngột, tiếng ồn lớn, ánh sáng chói hoặc thậm chí là một cái chạm nhẹ.
Trong những trường hợp nghiêm trọng, hoạt động quá mức giao cảm (SOA) sẽ xảy ra, trong đó các dây thần kinh giao cảm, chi phối các phản ứng không chủ ý của cơ thể, bị kích thích quá mức, gây ra sự co thắt của mạch máu. Các triệu chứng của SOA bao gồm:
Các triệu chứng của hoạt động quá mức giao cảm (SOA)
- Huyết áp cao từng đợt và dễ bay hơi (tăng huyết áp kịch phát)
- Nhịp tim nhanh (nhịp tim nhanh)
- Nhịp tim không đều (loạn nhịp tim)
- Ra mồ hôi
- Sốt cao (trên 100,4 F)
Kết hợp với co thắt do uốn ván, SOA có thể gây ra các biến chứng đe dọa tính mạng bao gồm thuyên tắc phổi (cục máu đông trong phổi) và đau tim. Suy hô hấp là nguyên nhân tử vong phổ biến nhất.
Ngay cả khi được điều trị toàn diện, 10% trường hợp nhiễm trùng uốn ván sẽ dẫn đến tử vong.
Nguyên nhân
Clostridium tetani là một vi khuẩn kỵ khí, có nghĩa là nó không thể sống hoặc phát triển ở nơi có oxy. Khi tiếp xúc với không khí, vi khuẩn sẽ hình thành một bào tử bảo vệ cho phép nó ở trạng thái không hoạt động, phần lớn không thấm qua nhiệt, khô, bức xạ tia cực tím hoặc chất khử trùng gia dụng.
Các bào tử có thể tồn tại trong nhiều năm trong đất và được kích hoạt trở lại khi nó được đưa trở lại môi trường ẩm thuận lợi. Một trong những môi trường như vậy là một vết thương thủng sâu, trong đó vi khuẩn tái hoạt có thể gây nhiễm trùng.
Khi vào cơ thể, vi khuẩn uốn ván sẽ giải phóng chất độc được gọi là độc tố tetanospasmin - liên kết với các tế bào thần kinh. Các chất độc sau đó sẽ lan truyền qua các dây thần kinh ngoại vi cho đến khi chúng đến được hệ thần kinh trung ương (não và tủy sống). Khi vi khuẩn nhân lên và khuếch đại hiệu ứng này, độc tố tetanospasmin sẽ bắt đầu ngăn chặn việc sản xuất một số sứ giả hóa học, được gọi là chất dẫn truyền thần kinh, kiểm soát chuyển động tự nguyện của cơ.
Về độc tính, độc tố tetanospasmin là chất độc thần kinh do vi khuẩn gây chết người thứ hai sau độc tố botulinum có trong Botox.
Các tuyến đường truyền
Uốn ván hầu như chỉ xảy ra ở những người chưa được tiêm phòng C. tetani.
Nó được nhìn thấy phổ biến hơn ở vùng khí hậu ấm, ẩm và ở những nơi có nhiều phân trong đất. Từ lâu, căn bệnh này có liên quan đến những vết thương thủng do đinh rỉ sét. Mặc dù bản thân rỉ sét không đóng vai trò gì trong việc truyền bệnh - một quan niệm sai lầm phổ biến - nó dễ dàng ẩn chứa C. tetani bào tử. Dẫm lên móng tay chỉ đơn giản là đưa các bào tử vào sâu hơn trong cơ thể, cho dù nó có bị gỉ hay không.
Uốn ván cũng liên quan đến việc sử dụng heroin, thường là do các bào tử được tìm thấy trong heroin bị ô nhiễm chứ không phải trên chính kim tiêm. Vết cắn của động vật cũng có thể truyền vi khuẩn, cũng như có thể làm gãy xương, bỏng, xỏ khuyên hoặc xăm trên cơ thể với thiết bị vô trùng.
Mặc dù các thủ thuật nha khoa cũng đã được liên quan, chúng thường xảy ra nhất ở các nước đang phát triển, nơi không áp dụng các quy trình vệ sinh phẫu thuật tiêu chuẩn. Các thủ thuật y tế, chẳng hạn như phẫu thuật hoặc tiêm, không chắc là các đường lây truyền.
Ngày nay, với việc tiêm phòng định kỳ cho trẻ em và người lớn, chỉ có khoảng 30 trường hợp uốn ván xảy ra ở Hoa Kỳ mỗi năm. Trên thế giới, bệnh uốn ván gây ra khoảng 60.000 ca tử vong hàng năm.
Chẩn đoán
Không có xét nghiệm máu nào có thể chẩn đoán được bệnh uốn ván. Mặc dù nuôi cấy vi khuẩn có thể cung cấp bằng chứng về nhiễm trùng (bằng cách lấy mẫu chất lỏng từ vết thương hở), nó có tỷ lệ dương tính thực sự chỉ khoảng 30%. Điều này có nghĩa là trong số tất cả những người bị uốn ván và được xét nghiệm, chỉ có 30% có kết quả dương tính xác nhận nhiễm bệnh (mặc dù 70% còn lại cũng bị nhiễm). Do đó, bệnh uốn ván sẽ được điều trị giả định dựa trên sự xuất hiện của các triệu chứng và tiền sử tiêm chủng của bạn.
Một quy trình tại văn phòng có thể hỗ trợ chẩn đoán là xét nghiệm thìa. Điều này liên quan đến việc đưa một dụng cụ hãm lưỡi vào phía sau cổ họng của bạn. Nếu bạn đã bị nhiễm bệnh, bạn sẽ phản ứng bất thường và theo phản xạ cắn vào chỗ lõm. Nếu bạn chưa bị nhiễm trùng, phản xạ bịt miệng tự nhiên sẽ buộc bạn phải đẩy chất gây ức chế ra khỏi miệng.
Trong trường hợp các triệu chứng không nhất quán hoặc không cụ thể, bác sĩ có thể yêu cầu xét nghiệm để kiểm tra các nguyên nhân có thể khác. Các chẩn đoán phân biệt có thể bao gồm một loạt các tình trạng khác, bao gồm:
- Bạch hầu
- Co giật toàn thân
- Tăng canxi huyết (thừa canxi trong máu)
- Xuất huyết nội sọ (chảy máu não)
- Viêm màng não (viêm màng bao quanh tủy sống)
- Viêm màng não (viêm màng quanh tủy sống và não)
- Hội chứng ác tính an thần kinh (một phản ứng không phổ biến, đe dọa tính mạng đối với thuốc chống loạn thần)
- Hội chứng người cứng nhắc (một rối loạn tự miễn dịch hiếm gặp)
- Ngộ độc strychnine
Sự đối xử
Việc điều trị bệnh uốn ván sẽ khác nhau tùy thuộc vào tình trạng tiêm chủng của bạn.
Nếu bạn có một vết thương sâu nhưng đã được tiêm phòng uốn ván trước đó, bạn có thể được sử dụng một loại thuốc gọi là globin miễn dịch uốn ván (TIG). Còn được gọi là thuốc chống độc tố uốn ván, TIG là một loại thuốc được tạo thành từ các protein miễn dịch, được gọi là kháng thể, có khả năng vô hiệu hóa độc tố tetanospasmin. TIG được cung cấp bằng cách tiêm vào cơ bắp tay hoặc đùi. Đau và sưng cục bộ là những tác dụng phụ thường gặp nhất.
Tuy nhiên, nếu bạn chưa được chủng ngừa hoặc chưa hoàn thành loạt thuốc chủng ngừa của mình, TIG có thể được tiêm cùng với đợt tiêm chủng thích hợp (xem bên dưới). Điều này cần được bắt đầu càng sớm càng tốt sau khi bị thương, lý tưởng là không dưới 48 giờ.
Nếu bạn có các triệu chứng của bệnh uốn ván, bạn cần phải nhập viện và trải qua một quá trình điều trị tích cực hơn. Quá trình điều trị sẽ khác nhau dựa trên mức độ nghiêm trọng của các triệu chứng của bạn.
Uốn ván nhẹ thường bao gồm một trong ba phương pháp điều trị:
- Immunoglobin uốn ván (TIG) tiêm bắp hoặc tiêm tĩnh mạch
- Flagyl (metronidazole), một loại kháng sinh phổ rộng, được tiêm tĩnh mạch trong 10 ngày
- Valium (diazepam), một loại thuốc thần kinh được sử dụng để giảm co giật, được cung cấp bằng đường uống hoặc tiêm tĩnh mạch
Mặt khác, uốn ván nặng có thể phải dùng nhiều loại thuốc và can thiệp cơ học để ngăn ngừa một số biểu hiện nghiêm trọng hơn của bệnh. Điều trị bao gồm:
- TIG đưa vào bên trong (vào tủy sống)
- Cắt khí quản (một vết rạch trên khí quản) và đặt ống nội khí quản để hỗ trợ hô hấp cơ học
- Magie sulfat, còn được gọi là muối Epsom, được truyền vào tĩnh mạch để kiểm soát co thắt
- Valium (diazepam), được truyền tĩnh mạch liên tục để thư giãn cơ
- Adalat (nifedipine) hoặc labetalol, tiêm tĩnh mạch để giảm huyết áp
- Morphine để giảm đau và gây ngủ
Để duy trì dinh dưỡng, một chế độ ăn giàu calo có thể được cung cấp ở dạng lỏng thông qua một giọt nhỏ giọt trong cánh tay (dinh dưỡng đường tiêm) hoặc qua một ống đưa vào dạ dày (cắt dạ dày qua da). Những trường hợp nghiêm trọng có thể phải nhập viện từ 4 đến 6 tuần trước khi bạn đủ ổn định để được xuất viện, mặc dù có thể mất vài tháng để hồi phục sau một số tổn thương đối với triệu chứng thần kinh trung ương. Trong khi hầu hết người lớn có thể hồi phục, co giật do uốn ván có thể gây tổn thương não vĩnh viễn ở trẻ sơ sinh do hạn chế oxy.
Phòng ngừa
Kể từ khi có vắc-xin uốn ván vào những năm 1940, tỷ lệ nhiễm trùng uốn ván trên toàn thế giới đã giảm hơn 95%. Ngày nay, vắc-xin uốn ván được kết hợp với các vắc-xin khác có thể ngăn ngừa các bệnh thông thường ở trẻ em.
- Vắc xin bạch hầu, uốn ván và ho gà (DTaP) được tiêm cho trẻ em như một phần của loạt tiêm chủng thông thường
- Vắc xin uốn ván, bạch hầu và ho gà (Tdap) được sử dụng cho thanh thiếu niên và người lớn
- Vắc xin uốn ván và bạch hầu (Td) được tiêm nhắc lại
Loạt vắc xin chính
Vắc xin DTaP cung cấp khả năng bảo vệ chống lại ba bệnh: bạch hầu (một bệnh nhiễm trùng đường hô hấp do vi khuẩn, ho gà (ho gà) và uốn ván. Vắc xin DTaP được tiêm một loạt năm mũi ở cánh tay trên hoặc đùi vào các khoảng thời gian sau:
- Hai tháng
- Bốn tháng
- Sáu tháng
- 15 đến 18 tháng
- Bốn đến sáu năm
Tiêm chủng tăng cường
Người ta cũng khuyến cáo rằng thanh thiếu niên nên tiêm một liều vắc-xin Tdap trong độ tuổi từ 11 đến 12. Sau đó, nên tiêm một mũi tăng cường Td sau mỗi 10 năm.
Phòng ngừa sau phơi nhiễm
Trong trường hợp nghi ngờ tiếp xúc với bệnh uốn ván mà không có triệu chứng, vắc xin Tdap có thể được tiêm như một biện pháp để ngăn ngừa nhiễm trùng.
Được gọi là dự phòng sau phơi nhiễm (PEP), nó được chỉ định cho những người chưa được tiêm phòng uốn ván trước đó, chưa hoàn thành loạt vắc xin, không chắc chắn về tình trạng của họ hoặc có vết thương bẩn và chưa được tiêm nhắc lại trong năm năm qua. Nó nên được tiêm trong vòng 48 giờ sau khi bị thương, có hoặc không có TIG.
Bạn có thể được hoặc không được chủng ngừa PEP trong các điều kiện sau:
- Nếu bạn đã tiêm ít hơn ba liều vắc xin trước đó nhưng lại tiêm mũi nhắc lại cách đây ít hơn năm năm, thì không cần tiêm phòng.
- Nếu bạn đã tiêm ít hơn ba liều vắc-xin trước đó và một mũi tiêm nhắc lại cách đây từ năm đến 10 năm, bạn sẽ được tiêm Tdap (ưu tiên) hoặc Td.
- Nếu bạn đã tiêm ít hơn ba liều vắc xin trước đó và một mũi nhắc lại cách đây hơn 10 năm, bạn sẽ được tiêm Tdap (ưu tiên) hoặc Td.
- Nếu bạn đã tiêm ít hơn ba liều vắc xin trước đó mà không có mũi tiêm nhắc lại, bạn sẽ được tiêm Tdap cùng với TIG.
- Nếu bạn chưa bao giờ được chủng ngừa hoặc không rõ tình trạng, cả Tdap và TIG sẽ được tiêm.
Nếu bạn bị một vết cắt hoặc vết thương đâm thủng, điều quan trọng là phải làm sạch vết thương ngay lập tức bằng nước nóng và xà phòng. Cẩn thận hơn để loại bỏ bất kỳ bụi bẩn, dị vật hoặc mô chết có thể dính vào vết thương.
Sau khi làm sạch vết thương, thoa kem hoặc thuốc mỡ kháng sinh, chẳng hạn như Neosporin hoặc Bacitracin, và băng vết thương bằng băng hoặc gạc vô trùng. Thay băng mỗi ngày một lần hoặc khi cần thiết và tránh để vết thương bị ướt.
Một lời từ rất tốt
Mặc dù bệnh uốn ván hiếm gặp ở Hoa Kỳ, bạn vẫn cần phải thực hiện các biện pháp phòng ngừa thích hợp nếu bạn gặp bất kỳ vết thương nào đáng kể trên da để ngăn ngừaC. tetani hoặc bất kỳ nhiễm trùng nghiêm trọng tiềm ẩn nào khác. Nếu bạn không thể tự làm sạch vết thương, hãy đến gặp bác sĩ hoặc đến phòng khám chăm sóc khẩn cấp gần nhất. Nếu bạn xuất hiện bất kỳ triệu chứng đáng lo ngại nào, đừng ngần ngại gọi cho bác sĩ hoặc tìm cách điều trị càng sớm càng tốt. Mang theo hồ sơ chủng ngừa của bạn nếu bạn có thể để đảm bảo bạn được điều trị thích hợp.
Mọi điều bạn nên biết về các lần bắn uốn ván